AXE INTESTIN CERVEAU : LE DIALOGUE SECRET QUI FACONNE NOTRE BIEN-ÊTRE
Saviez-vous que votre intestin influence votre humeur, votre stress, voire vos décisions ?
Qu’est-ce que cet axe intestin-cerveau ? On peut le définir comme une autoroute bidirectionnelle où circulent en permanence des informations entre le système digestif et le système nerveux central.
De nombreuses études démontrent le lien entre un bon système digestif, un bon microbiote intestinal et une bonne santé mentale.
Ainsi, la dépression, l’anxiété, les maladies neurodégénératives ont un lien avec ce que notre alimentation et notre hygiène de vie ?
Je vous propose dans cet article de découvrir les mécanismes de lien entre ces deux systèmes, les études et résultats des recherches récentes sur cette question, les conseils pratiques pour améliorer votre santé mentale.
Les voies de communication entre intestin et cerveau
Les voies de communication sont multiples. On peut comparer le nerf vague, axe principal, à une autoroute et les autres aux routes nationales ou départementales. Voici leurs modes d'action :
Voie nerveuse (nerf vague) : Le système digestif est souvent appelé « deuxième cerveau » car il est constitué de plus de 100 millions de neurones tapissant la paroi intestinale. C’est ce qu’on appelle le système nerveux entérique. Il régule la motricité intestinale, la sécrétion d’hormones, et la perception de la douleur.
Le nerf vague relie directement l’intestin au cerveau. Il transmet des données, des informations sensorielles (comme la présence de nutriments) et module des réponses comme la satiété, l’humeur ou même la réponse au stress. C’est d’ailleurs la raison pour laquelle après un gros choc émotionnel, ou une grosse frayeur cela déclenche assez immédiatement une envie d’aller aux toilettes !
Voie immunitaire (cytokines, inflammation) : L’intestin abrite 70% des cellules immunitaires du corps. Un déséquilibre intestinal (SII) ou une inflammation intestinale peut activer des cellules immunitaires qui envoient des signaux au cerveau, contribuant à des troubles comme la fatigue chronique ou la dépression.
Voie microbiote-intestin-cerveau : Les bactéries intestinales communiquent avec le cerveau via les métabolites, les neurones et le système immunitaire. Par exemple, certaines souches de Lactobacillus ou Bifidobacterium modulent la production de neurotransmetteurs comme le GABA (calmant) ou la dopamine (motivation)
Voie endocrine (hormones comme la sérotonine produite à 90% dans l’intestin)
L’axe HPA (hypothalamo-hypophyso-surrénalien) Le stress active cet axe ce qui a pour conséquence de perturber la perméabilité intestinale et favoriser l’inflammation, créant ainsi un cercle vicieux entre stress et troubles digestifs.
Pour vous aider à mieux identifier les conséquences des perturbations du système nerveux sur votre système digestif, je vous engage à faire un Test très rapide disponible sur mon site.
L’hyperperméabilité intestinale (HPI)
Le stress et/ou un choc émotionnel, qu’ils soient aigus ou chroniques, ont un impact significatif sur la perméabilité intestinale, aussi appelé « intestin qui fuit » (leaky gut en anglais) ou encore porosité intestinale.
Le cortisol en excès provoqué par ce stress altère la barrière intestinale en réduisant les protéines de jonction serrée, favorisant ainsi le passage des toxines, bactéries et particules alimentaires non digérées dans la circulation sanguine.
Le stress libère également les médiateurs inflammatoires comme les cytokines pro-inflammatoires via le système immunitaire intestinal.
Voici deux schémas représentant la maison digestive avant et après une hyperperméabilité intestinale :
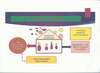
Dans ce 1er schéma, on observe le double rôle de la muqueuse intestinale (le toit de votre maison digestive) : un rôle de barrière aux éléments indésirables comme les virus, les microparticules alimentaires, les champignons ou les bactéries trop agressives, et à la fois un rôle d’assimilation des vitamines, minéraux et oligo-éléments pour nourrir le microbiote.
Dans cette hypothèse, l’intestin grêle peut parfaitement assumer son rôle d’assimilation des nutriments.
Lorsque la muqueuse s’abîme, il y a présence d’hyperperméabilité intestinale (schéma 2) :
Les éléments indésirables pénètrent alors la muqueuse intestinale et viennent fragiliser les bonnes bactéries qui constituent le microbiote. Dans le même temps, les nutriments sont mal assimilés et ne parviennent plus à nourrir ces bonnes bactéries. Conséquence : le microbiote s'affaiblit provoquant une dysbiose, offrant ainsi l'opportunité aux champignons (Candida Albicans) de se développer, et permettant également une "fuite" de bactéries dans l'intestin grêle, provoquant un SIBO.
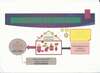
Les conséquences de l’hyperperméabilité Intestinale (HPI) et de la dysbiose
- Déséquilibre et appauvrissement de la flore intestinale (dysbiose)
- Problèmes digestifs (SII)
- Candidose digestive , SIBO , Intolérances alimentaires
- Affaiblissement du système immunitaire
- Maladies chroniques et/ou inflammatoires
- Maladies auto-immunes
- Diabète…
Le lien entre HPI et santé mentale
L'hyperperméabilité intestinale provoque une dysbiose qui se répercute immédiatement sur la santé mentale.
Ainsi, la dépression, l’anxiété, le stress chronique sont étroitement liés à l’état de la flore intestinale et de la muqueuse intestinale.
Une étude de 2024 a montré que la dysbiose intestinale est associée à la dépression et à la maladie de Parkinson.
En effet, la dysbiose entraîne une altération de la production de neurotransmetteurs, ce qui peut contribuer aux symptômes neurologiques et psychiatriques. Le microbiote intestinal est désormais considéré comme un acteur clé de la dépression, via l’axe intestin-cerveau.
Source : dumas.ccsd.cnrs.fr
Une méta-analyse de décembre 2024 dans Nutritional Reviews a confirmé que les patients dépressifs présentent souvent une diversité bactérienne intestinale réduite ce qui perturbe la production de métabolites influençant l’humeur et le comportement.
Source : Nutritional Reviews
Enfin, on peut citer les essais cliniques de 2026 qui ont confirmé l’efficacité des probiotiques dans l’amélioration de l’humeur, notamment pour l’anxiété et la dépression.
Source : Sciences Mag
AXE INTESTIN CERVEAU : LE DIALOGUE SECRET QUI FACONNE NOTRE BIEN-ÊTRE
La dysbiose intestinale est fortement associée à la maladie Parkinson. Les patients présentent une diminution marquée de certaines bactéries anti-inflammatoires comme Blautia, Coprococcus, Roseburia et Faecalibacterium prausnitzii.
A l’inverse des bactéries pro-inflammatoires comme Akkermansia muciniphila sont souvent plus abondantes.
Source Medfixs
Une expérience a été faite sur des souris ayant reçu le microbiote de malades souffrant de Parkinson et ont montré une augmentation d’une protéine impliquée dans cette maladie, confirmant que la dysbiose accentue les symptômes moteurs et non moteurs de la maladie.
Source Alternative Santé
HPI et maladie d’Alzheimer
Une étude genevoise et napolitaine de 5 ans a mis en évidence une interaction entre le microbiote et la maladie d’Alzheimer.
Cette fois, le ratio Fimicutes/ Bacteroidetes et souvent perturbé chez le malade, reflétant une dysbiose associée à la progression de la maladie.
Source Cap Retraite
De la même manière que pour la maladie de Parkinson, la dysbiose provoque une inflammation systémique qui affecte directement les neurones, contribuant à la neurodégénérescence.
Ainsi, la réduction des acides gras à chaîne courtes essentiels pour l’intégrité intestinale, est observée chez les malades d’Alzheimer, suggérant un lien avéré entre dysbiose, perméabilité intestinale et neuro-inflammation.
Source Medecine Sciences
Les solutions naturelles pour prendre soin de l’axe intestin-cerveau
Une alimentation anti-inflammatoire permet de reconstituer la flore intestinale en repeuplant le microbiote avec les bonnes bactéries :
- Réduction ou suppression totale des aliments transformés, des aliments trop sucrés (sodas, confiseries, céréales industrielles, alcool etc…), des aliments riches en gluten et en lactose
- Introduction des aliments riches en fibres (légumes, fruits, céréales complètes ou semi-complètes
- Consommation régulière des bons acides gras : omega 3, 6, 9
- Consommation d’aliments riches en L. Glutamine et butyrate pour aider à reconstituer la muqueuse intestinale
- Consommation à tous les repas de protéines animales (viandes blanches, volailles, poissons, œufs) ou végétales (légumineuses et oléagineux).
- Veiller aux bonnes associations entre protéines / céréales / légumes,
- Consommer régulièrement des aliments lactofermentés (sauf en cas de SIBO)
En outre, il apparaît également très important de prendre des mesures pour améliorer son hygiène de vie (Gestion du stress méditation, cohérence cardiaque, sommeil, exercice physique, exposition à la nature) et éviter (autant que possible) les perturbateurs endocriniens (pesticides, nitrates, phtalates, cadmium…)
N’hésitez pas à prendre rendez-vous pour des conseils adaptés !

